人工透析とは
人工透析は、腎臓の機能が十分ではなくなった場合に、機能を人工的に肩代わりするものです。
当院では透析患者さんが在宅生活を継続できるよう運動機能低下の予防に取り組んでいます。
腎臓ってどんな臓器?

腎臓では、尿を作って老廃物を体外へ排出、血圧の調整・水分や電解質の調整・ビタミンの活性化・造血ホルモンの産生を行っています。
この腎臓の働きが悪くなると、浮腫(むくみ)・運動時の息切れ・動悸・高血圧・尿量の低下・心不全・高血圧・貧血・骨がもろくなるなど様々な症状が現れます。
現在、日本には高血圧の患者さんが約1500万人、糖尿病の患者さんが約580万人いると言われています。高血圧・糖尿病は完治することは難しく、生活習慣の改善や継続的な投薬治療を受けないとコントロールできません。
高血圧・糖尿病の患者さんが、薬をきちんと内服せず、生活習慣を改善しないままでいると、腎臓の機能障害を合併することがあります。
機能障害が進行すると、やがて腎不全となり、腎臓の代替療法(人工透析、腎臓移植など)を受けなければ生命を維持できなくなります。
人工透析って何をしているの?
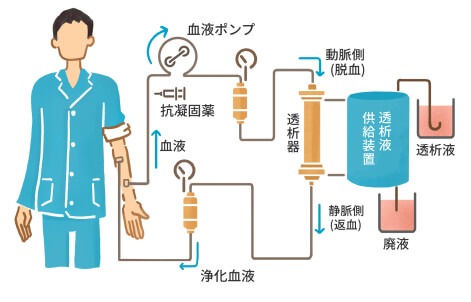
人工透析は、腎臓の機能が十分ではなくなった場合に、その機能を人工的に肩代わりするものです。血液透析と腹膜透析の2種類が存在し、当院では血液透析を行っています。
血液透析では、バスキュラーアクセスからポンプを用いて血液を体外に導き出し、ダイアライザーと呼ばれる人工腎臓に血液を通します。ここを通す事により、血液内の老廃物・過剰な水分の除去・電解質や体内のph(酸性・アルカリ性のバランス)の調整を行います。患者さんにもよりますが、週に3回、1回あたり4~5時間程度行う必要があります。
 腎臓の機能
腎臓の機能
- 尿の産生による老廃物の除去
- 尿の産生による水分バランスの調整
- 酸性、アルカリ性の調整
- 造血ホルモンの産生
- ビタミンDの活性化
- 血圧の調整
- 電解質の調整
 透析療法で補っていること
透析療法で補っていること
- 老廃物の除去
- 体内の水分量の調整
- 酸性、アルカリ性の調整
- 電解質の調整
 透析時の投薬で補っていること
透析時の投薬で補っていること
- 造血ホルモンの投与
- 活性化ビタミンD製剤の投与
シャントって何?
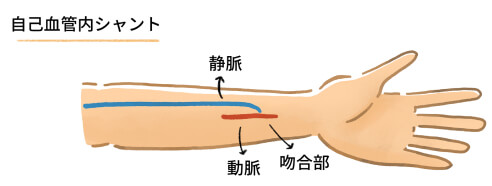
シャントには「つなげる」という意味があります。
透析でのシャントは、動脈と静脈を吻合することで血液の流れる量を増やし、血液を体外に取り出しやすくした血管のことを指します。
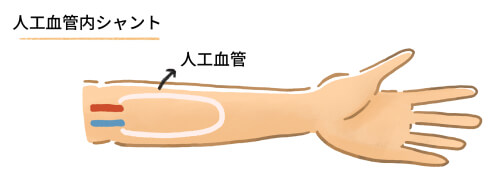
現在使用されているシャントには、人工血管を入れた「人工血管内シャント」と自分の血管のみを使用した「自己血管内シャント」があります。
その他の透析を行う方法として、動脈直接穿刺、テシオカテーテル、トリプルルーメンカテーテル、動脈表在化などの種類があり、これらを全て含めてバスキュラーアクセス(VA)と呼びます。
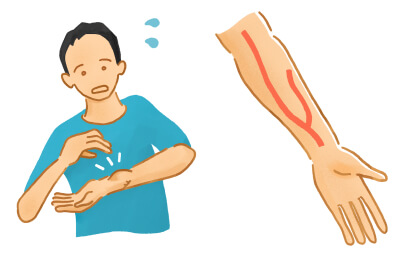
シャントの注意点
以下のような症状があればクリニックにご連絡下さい。
- 針穴からの出血がなかなか止まらない。
- シャントの針穴付近に発赤、熱感、疼痛などがある。
- シャントを聴診した際に、いつもと違う音がする。
- シャントに触れてもスリル(良好な血流の流れ)を感じない。
シャント閉塞の予防
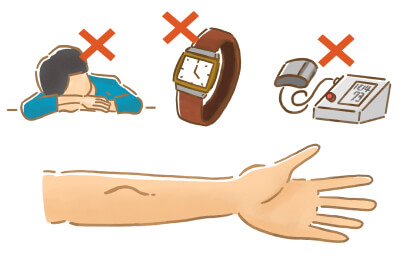
以下の行為は血液の流れを妨げ、シャントのトラブルの原因となります。
- シャント肢にネームバンド、腕時計などを付けない。
- シャント肢での腕枕
- シャント肢での血圧測定
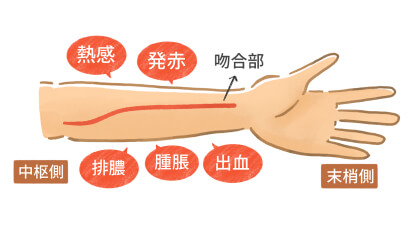
シャント感染の予防
以下の行為はシャント感染の原因となります。
注意して観察してください。
- シャント肢を不潔にする行為
- 透析日の入浴
- シャント肢の掻き傷やかぶれ
シャントの聴診
シャントのトラブルは、時間が経つと対応できなくなり、再手術が必要になります。
異常がすぐ分かるように、聴診器で一日何回かシャントの音を聞くようにしましょう。
もし異常を感じたら、すぐ当院に連絡してください。
シャントの聴診は吻合部(血管のつなぎ目)から中枢側に向かって聴診器を移動させて行います。
良いシャント音
- 「ザーザーザー」という連続した低い音
- 「ゴーゴーゴー」という連続した低い音
悪いシャント音
- 「ザッザッザッ」という断続している音
- 「ピーピーピー」という笛のような高い音
- こすれたような音
- 途切れた音
- 普段よりも弱い音
透析患者のスケジュールは?
人工透析は、1回あたり4~5時間、それを週3回実施します。
そうした中で、皆さんがどのようなタイムスケジュールで過ごしていくのか気になるところだと思います。
例として2つのタイムスケジュールを挙げてみました。参考になれば幸いです。
9時開始 デイサービスとの併用
透析日は、朝9時から透析を開始して13時頃に終了します。
非透析日はデイサービスに通われており、透析とデイサービスを交互にうまく活用されています。
10時30分開始 パート勤務と調整
透析日は、パート勤務を早めに終えて、10時半から透析開始、14時半に終了します。
非透析日は、早朝から13時までパート勤務に従事しています。
透析導入後の医療費は?
人工透析導入後は、医療費についても不安があると思います。
しかし、経済的な負担が軽減されるよう様々な医療費助成制度が整備されています。
必要な手続きを行うことにより利用可能となりますので、透析導入された医療機関の相談員の方にまずはご相談ください。
主な制度の概要
1.特定疾病(特定疾病療養受療制度)
「人工腎臓(人工透析)を実施している慢性腎不全」の患者さんの自己負担金を軽減してくれる制度です。
各医療機関窓口での自己負担金が1か月1万円(上位所得者は2万円)となります。
ただし、1か月のうちに入院と外来の両方があった場合は、それぞれに1万円の自己負担をするため、合計で2万円となります。同様に、上位所得者は合計で4万円の自己負担金が発生します。
2.重度障害者医療費助成制度
健康保険に加入している重度障害者の方の自己負担金を助成してくれる制度です。
ただし、入院時の食事代と部屋代、文書料など保険の対象とならない費用は自己負担となります。
この制度は、都道府県、市区町村によって名称、助成対象、所得制限の有無、一部負担金の限度額などが異なります。
3.自立支援医療(更生医療)制度
身体に障害を持っている方(身体障害者手帳を取得されている方)が、手術によって障害を軽くしたり、取り除いたりできる場合、医療費の自己負担金を軽減してくれる制度です。
ただし、所得により自己負担金が発生する場合があります。
また、この制度を利用するには、自立支援医療機関の指定を受けている医療機関で受診する必要があります。
当院は、自立支援医療機関の指定を受けた医療機関です。
4.指定難病医療費助成制度
原因が不明で、治療方法が確立していない、いわゆる難病のうち、厚生労働大臣が定める疾病を“指定難病”といいます。
指定難病の患者さまの自己負担金を軽減してくれる制度です。指定医療機関で行われた医療に限られます。
フェニックスクリニックの取り組み
腎臓リハビリテーション
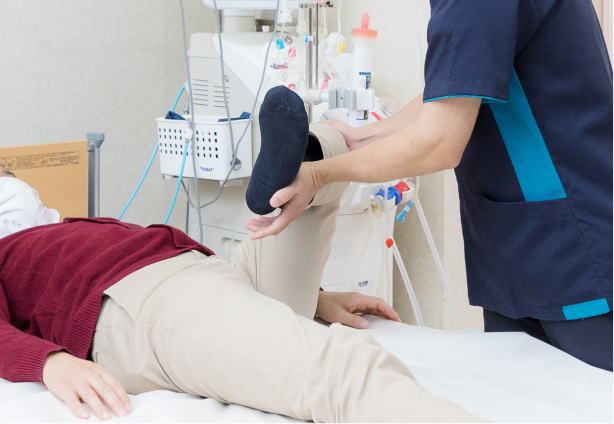
透析患者さんは、人工透析中にベッド上で4~5時間横になって治療を受けなければならないため、身体機能が低下しやすい傾向にあります。
当院ではその対策として、人工透析中の運動療法を理学療法士が中心となって行っています。
人工透析中に運動療法を行うことには多くのメリットがあります。
まず、常に医療スタッフが側にいる環境で安全に運動できること、透析通院の機会を運動に活用できることなどがあります。
また、人工透析の効率が上がることも科学的に示されています。
運動を開始する際は、身体機能の状態から必要性を検討し、対象となる患者さんを選定して行っています。
介入する前には、運動機能検査として歩行速度、立ち上がり、立位バランスの複合テスト(SPPB)を行います。
検査は定期的に行い結果から効果判定や、プログラムの見直しを行います。
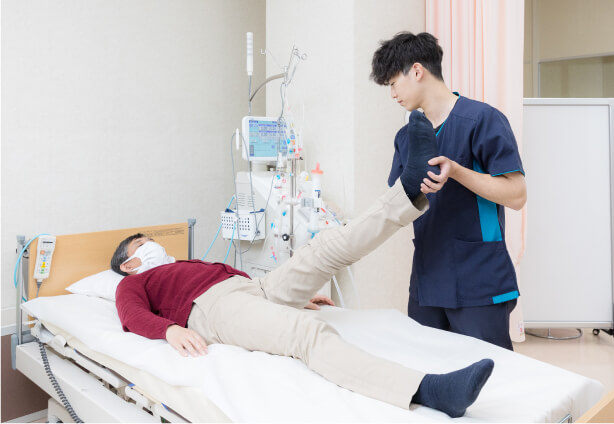
運動療法プログラム
運動療法は血圧などが安定する透析開始後30分以降で行います。
内容はストレッチ、筋力強化トレーニング、有酸素運動で、筋力トレーニングとしてはゴムバンドやおもりを使ったメニューを提案しています。
また、有酸素運動ではベッドに寝たまま漕げる、専用の自転車を使用します。
各メニューを合わせて合計30分程度の運動を行い、透析開始後2時間までにはプログラムを終了します。
運動の効果
運動療法を継続して実施した患者さんからは、バランス能力を中心に運動機能が向上したという結果が得られています。
腎臓リハビリテーションを提供している透析施設はまだ少なく、特にリハビリ専門職が指導を行っている施設は全国的にも限られます。
当院では透析患者さんが在宅生活を継続できるよう運動機能低下の予防に取り組んでいます。
- 当院では、旅行・帰省・出張などで広島市へ来られた方へ滞在期間中の透析も提供しています。
- ご希望の方は、まずは電話番号082-293-8400、もしくはお問い合わせフォームへお問い合わせください。
※空きベッド状況、感染状況などによりご利用いただけない場合もございます。




